行医半载,我一直坚持对症下药、简单高效的诊疗原则,不喜欢用繁琐的检查让看病变得复杂化。
就拿我经常接诊的糖尿病来说,只要准确把握病机,其实并不难治。若患者已经确诊,我也不会再让其反复检查,除非情况特殊需要严谨对待。
或许正是这种务实的态度,让我创造了科室的治疗记录:仅用2个月时间就帮助患者将血糖从15.8mmol/L降至6.2mmol/L。

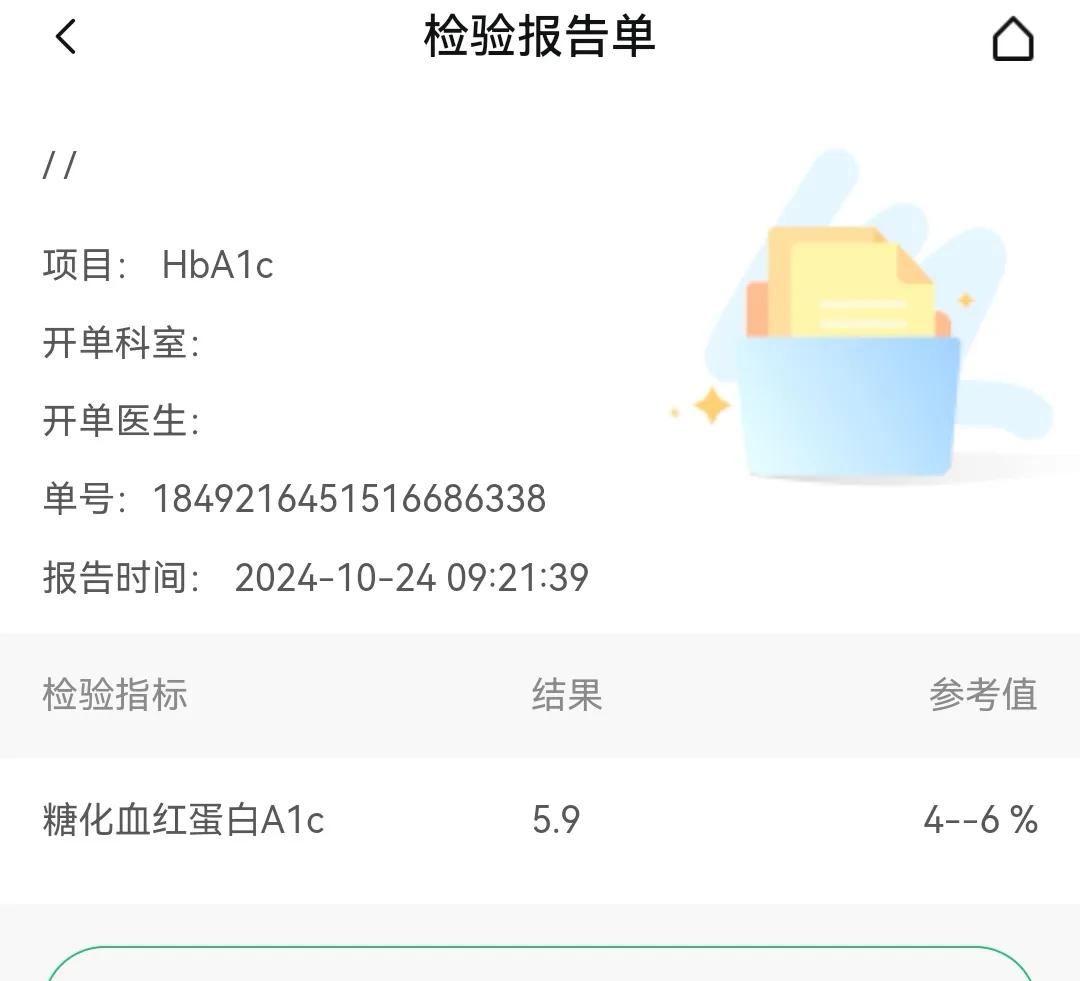
张女士,51岁,确诊糖尿病4年,空腹血糖15.8mmol/L、尿糖+++,一直服用降糖药(二甲双胍、格列吡嗪)。近两个月出现口干尿频,易饥易困,手脚发麻,全身乏力,伴有反复发作的尿路感染。舌质红,苔白腻,脉弦数。
患者平日饮食不规律,特别喜欢吃辛辣刺激食物,经常吃夜宵!
因为已经确诊糖尿病,直接从症状入手,辨证属于:气阴两虚、夹有湿热证。治则:益气养阴、清热利湿,开具方剂:黄芪、麦冬、生地黄、葛根、黄芩、茯苓、石斛、土茯苓、蒲公英、金银花、地骨皮、甘草、山药、玄参、知母4剂水煎服,叮嘱控制饮食,并在餐后40分钟适量运动。

经过2周服用,复诊反馈:尿频、乏力症状减轻,空腹血糖降至12.2mmol/L,舌质红,苔白,脉弦。但口干症状加重,脉象显示:脾虚气不升。于是调整处方,去:金银花、蒲公英;加:山萸肉、白术、枸杞子。
继续调理半月有余,三诊患者反馈:口干明显改善,小便次数减少,舌质淡红,苔薄白,脉和缓。空腹血糖7.1mmol/L,尿糖+。湿热已祛,接下来以补益气阴为主,调方:黄芪、山药、山萸肉、麦冬、地骨皮、白术、茯苓、枸杞子、石斛、甘草
后经一个月用药调整,诸症消失,空腹血糖也从最初的15.8mmol/L降至6.2mmol/L,恢复正常,历时两个月。

结语:此患者属于气阴两虚夹有湿热,湿热愈甚,则气阴愈伤。由于存在尿路感染等并发症,方剂需要益气养阴的同时兼顾祛湿清热。方症相合,疗效才能显著!
根据患者症状变化,及时辨证调方,循证施治,才能达到理想效果。
此文目的在于传播中医调理思路,并无不良引导。没放剂量是因为中医讲究辨证施治,一人一方。







量加上。