前言
“慢加急性肝衰竭(ACLF)主题月评”是中国慢(加急)性肝衰竭联盟受《国际肝病》编辑部邀请,制作的ACLF相关学术月评专栏。本专栏每月以ACLF某一特定领域为主题展开,旨在普及ACLF的概念及意义、帮助读者快速了解有关领域的进展。希望本专栏对无论是需要了解相关领域热点的肝病专家及研究人员,或是需要实用知识、活跃于临床一线的医务工作者,均能有所裨益。
本期月评阐述了慢加急性肝病(AoCLD)的临床类型、病因、诱因、预后及其相关因素,为临床对于AoCLD的准确诊断及预后判断提供理论指导依据。最后,对本月(2024.04.21-2024.05.20)PubMed上更新的ACLF相关重要文献进行简评。

关于作者:
中国慢(加急)性肝衰竭联盟(Chinese Acute-on-chronic liver failure Consortium,Ch-CLIF-C)是由上海交通大学附属仁济医院消化内科李海教授牵头,由全国15家三甲医院感染科/肝病中心共同参与成立的肝病科研合作团队,致力于探索慢加急性肝衰竭(ACLF)的发病机制、制定基于高循证等级的乙肝高流行区ACLF诊断标准。目前团队开展了全球已报道入组数最多的ACLF前瞻性多中心队列研究“CATCH LIFE”(Chinese AcuTe-on-CHronic LIver FailurE),包含2个大型队列(入组2600的探索队列与入组1370例的验证队列)。
本期责任编辑

孟忠吉
医学博士,主任医师,教授,博士生导师,德国Essen大学医学院博士后。湖北医药学院生物医学研究所所长,“楚天学者计划”内科学楚天学子,湖北省第二届医学领军人才培养对象,湖北省政府专项津贴专家。中国医药质量管理协会细胞治疗质量控制与研究专业委员会常委、中国医师协会整合感染病防控与管理专业委员会委员、全国疑难及重症肝病协作组委员。主要从事慢性肝病的基因治疗和免疫调节治疗研究。发表论文180余篇,其中SCI论文86 篇,包括Autophagy、Hepatology、Front Immunol、Stem Cell Res Ther、Antiviral Res、J Virol等。以第一完成人获湖北省科技进步三等奖2项。主持/参与国家自然基金、“十三五”传染病重大专项、湖北省重点研发专项等50余项课题。
本期责任副编辑

张元垚
硕士,湖北医药学院附属太和医院感染科住院医师,参与CATCH-LIFE探索队列与验证队列的建立,研究方向为慢加急性肝衰竭机制、诊断治疗、预后分析。以第一作者身份发表SCI期刊论文2篇。
主题述评前期我们的文章“Definition andification of acute-on-chronic liver diseases”阐述了慢性肝病急性加重的相关病名和临床分型,并对其进行了规范化分类[1]。AoCLD被定义为各种慢性肝病(CLD)在诱因作用下发生急性肝损伤(ALI)或急性失代偿(AD)的一类疾病的总称,表现为1周内的肝功能异常或1月内的肝硬化急性失代偿,可合并或进展为肝衰竭[1]。根据是否合并肝内外器官衰竭,可将AoCLD分为ACLF和non-ACLF两大类。根据CLD基础状态(慢性肝炎、代偿期肝硬化、失代偿期肝硬化),ACLF可分为A、B、C 3个亚型,而non-ACLF可进一步分为慢性肝炎急性加重(Chronic Hepatitis with Acute Exacerbation,CHAE)、肝硬化活动期(Liver cirrhosis active phase,LC-A)、肝硬化急性失代偿(Liver cirrhosis acute decompensation,LC-AD)[1]。通过这种分类,临床医生可以更精确地诊断和治疗AoCLD,改善患者预后。
ACLF作为AoCLD的重要组成部分,具有较高的短期死亡率,其管理和预后判定一直是肝病学研究的热点。目前大多数研究关注于ACLF的临床特征、预测模型以及预后因素等[2-4],而对于non-ACLF AoCLD少有系统研究。有研究表明,在AoCLD起病初期若不能及时进行诊断并干预,部分non-ACLF AoCLD可迅速进展为ACLF,这一阶段也被定义为肝衰竭前期[5-7]。本研究基于大型、多中心前瞻型队列,包括LC和NC-CLD患者,旨在分析AoCLD各临床类型的临床特点,可以有利于AoCLD的临床早期诊断,快速识别高死亡风险的患者,并根据不同临床类型的预后风险采取相应的临床干预,为患者赢得治疗时间窗口,从而降低AoCLD患者的短期病死率并且节约医疗资源。研究论文“Characterization of acute-on-chronic liver diseases: A multicenter prospective cohort study”发表于World Journal of Hepatology (World J Hepatol 16(5):809-821. Published online May 27, 2024. doi: 10.4254/wjh.v16.i5.809)。
1 LC-AD是AoCLD最常见的临床类型研究使用CATCH-LIFE两个队列,共有3375例AoCLD患者纳入本研究。其中LC-AD患者1679例(49.7%),ACLF患者850例(25.2%),C型ACLF 535例,A型ACLF 215例,B型ACLF 100例,CHAE患者577例(17.1%),LC-A 269例(8.0%)。见图1。
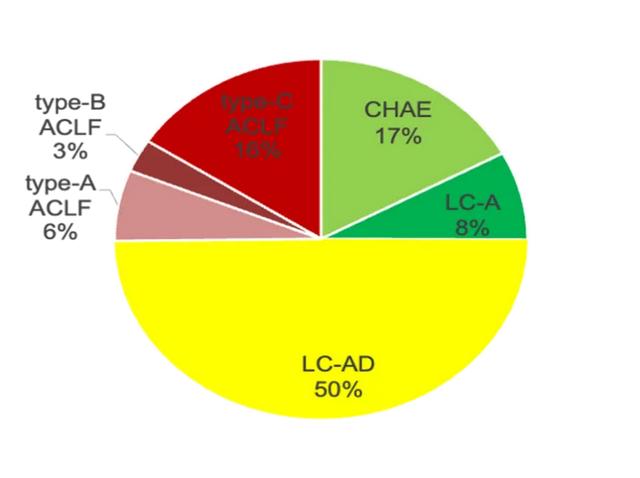
图1. AoCLD各临床分型构成
2 HBV感染是CLD的主要病因在所有3375名AoCLD患者中,前五大病因是HBV感染(2409例,71.4%)、酒精性肝病(ALD)(649例,19.2%)、自身免疫性肝病(AILD)(308例,9.1%)、HCV感染(126例,3.7%)和代谢相关脂肪性肝病(MAFLD)(104例,3.1%)。LC患者和NC-CLD患者的前两大病因相似,除了在NC-CLD患者中发现较高比例的HBV感染(87.2% vs. 66.5%,P<0.001)和较低比例的ALD(12.6% vs. 21.3%,P<0.001)。在LC患者中,AILD(269例,10.4%)排名第三,其次是原因不明的肝病(159例,6.2%)和HCV感染(115例,4.5%)。在NC-CLD患者中,MAFLD(69例,8.7%)排名第三,其次是AILD(39例,4.9%)和药物性肝病(DILD)(25例,3.2%)。
3 细菌感染是AoCLD发病的主要诱因在所有AoCLD患者中,除了925例(27.4%)没有明确诱因的患者外,细菌感染(771例,22.8%)是最常见的诱因,其次是HBV再激活(378例,11.2%)、酗酒(327例,9.7%)、药物性肝损伤(230例,6.8%)、过度劳累(138例,4.1%)、重叠病毒感染(94例,2.8%)、门静脉血栓(66例,1.96%)和外科手术引起的肝损伤(40例,1.19%)。除了CHAE的主要诱因是HBV再激活(25.8%)外,这一趋势在AoCLD的各个亚型中基本一致。
4 AoCLD临床特征与基础肝病状态以及ALI严重程度有关与non-ACLF AoCLD患者相比,ACLF患者显现出更高的TB水平(20.1 mg/dL vs. 2.53 mg/dL,P<0.001)和INR(2.13 vs. 1.32,P<0.001)。C型 ACLF患者的TB(20.7 mg/dL vs. 19.2 mg/dL,P<0.05)和INR(2.21 vs. 2.05,P<0.05)水平显著高于A型 ACLF患者。
在non-ACLF和ACLF患者中,ALT、AST、HGB、PLT和ALB的水平均显示出随着基础肝病(慢性肝炎、代偿性肝硬化和失代偿性肝硬化)的进展而逐渐降低的趋势(P<0.001)。在非ACLF患者中,LC-AD患者比CHAE和LC-A患者的腹水、肝性脑病(HE)和胃肠道出血的发生率显著更高(P<0.001)。同样,在ACLF患者中,C型 ACLF患者比A型和B型 ACLF患者的腹水、HE和胃肠道出血的发生率显著更高(P<0.001)。
5 C型ACLF患者的28天及90天病死率显著高于其他AoCLD临床类型生存曲线显示,non-ACLF患者的28天和90天生存率高于ACLF患者(P<0.001)(图2 A,B)。在non-ACLF患者中,LC-A患者的28天和90天生存率与CHAE患者相似(P>0.05),显著高于LC-AD患者(P<0.05)(图2 C,D)。在ACLF患者中,A型和B型 ACLF患者的28天和90天生存率相似(P>0.05),但显著高于C型 ACLF患者(P<0.05)(图2 E,F)。

图2. AoCLD各临床亚型的28天和90天生存曲线
A和B:non-ACLF和ACLF的28天(A)和90天(B)存活曲线;C和D:non-ACLF各临床类型的28天(C)和90天(D)存活曲线;E和F:ACLF各临床类型的28天(E)和90天(F)存活曲线
总结这项研究首次系统地研究了中国AoCLD各临床亚型的组成、临床特征和预后。在中国,LC-AD是最常见的AoCLD临床类型,具有较高的短期死亡率。应当关注对LC-AD患者的早期诊断和干预,以避免AD向ACLF的转化。C型ACLF患者的病死率最高,需要早期进行肝移植,以提高AoCLD的总生存率。
参考文献:
1. Zhang YY, Meng ZJ. Definition andification of acute-on-chronic liver diseases. World J Clin Cases. 2022;10(15):4717-25.
2. Mu XY, Tong JJ, Xu X, Chen J, Su HB, Liu XY, et al. World Gastroenterology Organisationification and a new type-based prognostic model for hepatitis B virus-related acute-on-chronic liver failure. Clin Res Hepatol Gas. 2021;45(3).
3. Xu MM, Kong M, Cao YY, Liu F, Han T, Duan ZP, et al. [A new perspective on acute-on-chronic liver failure based on clinical outcome of dynamicification criteria]. Zhonghua Gan Zang Bing Za Zhi. 2020;28(4):319-25.
4. Wang C, Ma DQ, Luo S, Wang CM, Ding DP, Tian YY, et al. Incidence of infectious complications is associated with a high mortality in patients with hepatitis B virus-related acute-on-chronic liver failure. World J Clin Cases. 2019;7(16):2204-16.
5. Li H. [CATCH-LIFE China multi-center study for pre-acute-on-chronic liver failure: proof of concept and new thoughts][J]. Zhonghua Gan Zang Bing Za Zhi, 2020,28(4):307-309.
6. Xia Q, Dai X, Zhang Y, et al. A modified MELD model for Chinese pre-ACLF and ACLF patients and it reveals poor prognosis in pre-ACLF patients[J]. PLoS One, 2013,8(6):e64379.
7. Bajaj J S, Moreau R, Kamath P S, et al. Acute-on-Chronic Liver Failure: Getting Ready for Prime Time?[J]. Hepatology, 2018,68(4):1621-1632.
近1月ACLF的研究统计及简评2024.04.21-2024.05.20在PubMed上共在线发表关于ACLF相关文献19篇,涉及诊断及预后、治疗与发病机制,具体分布见下图。
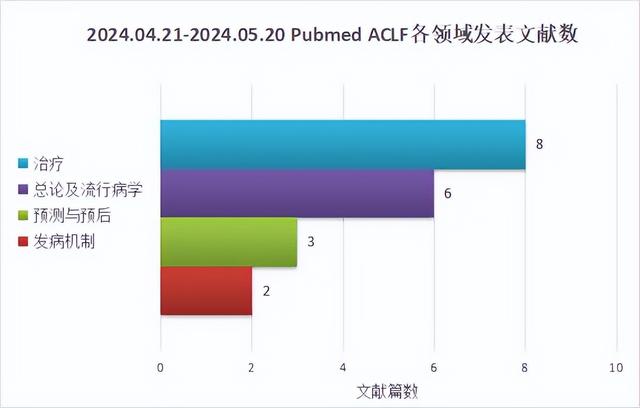
01
治疗
Yadav, Manisha et al. “Comparative metabolome analysis reveals higher potential of haemoperfusion adsorption in providing favourable outcome in ACLF patients.” Liver international : official journal of the International Association for the Study of the Liver vol. 44,5 (2024): 1189-1201. doi:10.1111/liv.15858.IF=6.7
简述:这篇文章是关于ACLF患者的代谢组分析的研究,特别关注血液灌流吸附(HA)和治疗性血浆置换(TPE)两种治疗方法对患者代谢状态和存活率的影响。研究共纳入了45名ACLF患者,分为常规医疗治疗(SMT)、HA治疗组和TPE治疗组3组,进行了随机对照试验。通过使用高分辨率质谱技术,研究了治疗前后患者的血浆代谢物。研究结果显示,在经过7天的HA治疗后,与SMT和TPE相比,多种与炎症和代谢相关的代谢物有显著变化,尤其减少了与嘌呤、色氨酸、主要胆汁酸和精氨酸-脯氨酸代谢相关的代谢物。HA治疗也降低了血浆中的炎症相关代谢物,如色氨酸和芳香族氨基酸。此外,研究还发现,血浆中的11-脱氧皮质酮(一种激素)水平较高的患者预后较差。这表明11-脱氧皮质酮可能作为ACLF患者的早期死亡风险的一个生物标志物。
简评:本研究表明HA治疗比TPE和SMT在改善ACLF患者的代谢环境和生存率方面更有效。这些发现可能帮助未来更好地理解ACLF的病理生理机制,并指导临床治疗策略的选择。
02
发病机制
Yao J, Ji Y, Liu T, et al. Single-Cell RNA Sequencing Shows T-Cell Exhaustion Landscape in the Peripheral Blood of Patients with Hepatitis B Virus-Associated Acute-on-Chronic Liver Failure. Gut Liver. 2024;18(3):520-530. doi:10.5009/gnl220449 IF=3.4
简述:本研究主要探讨了HBV-ACLF患者外周血T细胞的异质性及其耗竭特征。通过单细胞RNA测序,研究发现HBV-ACLF患者的T细胞在发生异质化过程中,耗竭T细胞显著增多,表现出较高的耗竭基因表达。进一步通过流式细胞术验证,CD4+T IGIT+亚群和CD8+ LAG-3+亚群在HBV-ACLF患者中显著高于健康对照组。研究表明,这些耗竭T细胞在疾病进展中功能受损,特别是其分泌细胞因子的能力显著下降,提示T细胞耗竭是HBV-ACLF免疫功能障碍的一个重要组成部分。该研究结果为HBV-ACLF患者的免疫功能障碍提供了潜在的治疗靶点。
简评:这篇文章在揭示HBV-ACLF免疫机制方面具有重要意义,通过先进的单细胞RNA测序技术,详细描述了T细胞的异质性和耗竭特征,为未来的研究和治疗提供了重要参考。然而,未来需要更大规模的研究和动态检测来进一步验证和扩展这些发现。
03
预后
Alukal, Joseph J et al. “Older Patients With Acute on Chronic Liver Failure Have a Higher Waitlist Mortality, but Acceptable Post Liver Transplantation Survival When Compared to Younger Patients.” Clinical gastroenterology and hepatology : the official clinical practice journal of the American Gastroenterological Association vol. 22,5 (2024): 1014-1023.e6. doi:10.1016/j.cgh.2023.11.035.IF=12.6
简述:这篇文章研究了ACLF中年龄大于65岁的患者在肝移植等待名单上的死亡率以及移植后的存活情况。研究基于美国器官分享网络(UNOS)数据库,涵盖了2005年至2021年间列入肝移植等待名单的患者。研究发现,年龄较大的患者在等待名单上的30天死亡率高于年轻患者,尤其是在ACLF-2和ACLF-3级别中更为显著。尽管如此,年龄较大的患者在接受肝移植后一年的存活率仍然可接受,表明年龄不应单独作为排除肝移植的因素,但对于有呼吸衰竭的老年患者,需要谨慎选择进行肝移植。
简评:该研究的重点在于通过大规模的数据分析,揭示了老年ACLF患者在肝移植前后的生存率及影响因素,为临床决策提供了有价值的参考,尤其是在处理老年肝衰竭患者的肝移植问题上。
04
预后
Zhang J, Zhang L, Fu X, Chen Y, Duan Z, Tian G. The value of dynamic changes in FT3 level for predicting 90-day prognosis of HBV-ACLF patients. Eur J Med Res. 2024;29(1):288. Published 2024 May 15. doi:10.1186/s40001-024-01770-2. IF=4.2
简述:本研究探讨了动态变化的游离三碘甲状腺原氨酸(FT3)水平在预测HBV-ACLF患者90天预后中的价值。研究对象包括122例HBV-ACLF患者,根据90天预后分为存活组和死亡组。研究发现,FT3水平的动态变化类型与疾病严重程度及患者90天预后密切相关。具体而言,FT3水平的持续正常、持续下降以及U形变化的三种类型分别在不同组间表现出显著差异。通过Kaplan-Meier生存曲线和受试者操作特征(ROC)曲线分析,发现FT3单次变化值和变化范围在预测90天预后方面具有良好的预测能力。研究结果显示,动态变化的FT3水平在预测HBV-ACLF患者的短期预后方面具有重要的临床应用前景。这项研究为HBV-ACLF患者的个体化诊断和治疗提供了新的视角和数据支持。
简评:这项研究有效地展示了监测HBV-ACLF患者中FT3水平的动态变化对90天预后有显著的预测价值。这一发现强调了在肝衰竭管理中进行激素评估的重要性。未来的研究应在更大的、多中心队列中验证这些发现,并探索背后的机制。
